В настоящее время в зависимости от топографической анатомии кровоизлияние в сетчатку классифицируется на преретинальное, интраретинальное и субретинальное. Известно, что преретинальное кровоизлияние локализуется между задней гиалоидной мембраной (ЗГМ) и внутренней пограничной мембраной или слоем нервных волокон сетчатки. Данное кровоизлияние имеет характерную округлую форму с четкими границами и горизонтальным уровнем жидкости за счет разделения форменных элементов крови и плазмы. Величина геморрагий может быть различна, от незначительных до больших, достигающих нескольких диаметров диска зрительного нерва (ДЗН) [1]. Чаще всего в офтальмологической практике преретинальные геморрагии встречаются при ретинопатии Вальсальвы [2], синдроме Терсона [3], гематологических нарушениях [4], макроаневризмах сетчатки [5] или травмах [6].
Известно, что ретинопатию Вальсальвы и синдром Терсона относят к редкой офтальмологической патологии, и они проявляются остро возникшей односторонней или, реже, двухсторонней потерей остроты зрения [7; 8], что требует от офтальмолога «быстрого реагирования». В связи с вышеизложенным анализ причин возникновения данных состояний, применение различных подходов к лечению представляет несомненную значимость для врачей практического здравоохранения.
По данным научной литературы, ретинопатия Вальсальвы в подавляющем большинстве случаев характеризуется преретинальным кровоизлиянием, возникающим на фоне резкого повышения внутригрудного или внутрибрюшного давления. Однако в ряде исследований показано, что у пациентов могут встречаться субретинальные, интраретинальные и кровоизлияния в стекловидное тело [2; 8; 9]. Патологический процесс, как правило, возникает у соматически здоровых пациентов, а в механизмах его развития значимую роль играет интенсивная физическая нагрузка, подъем тяжестей, сильный кашель, чихание, потуги во время родового периода, рвота, игра на музыкальных инструментах, а также после сердечно-легочной реанимации и компрессионных травм [9-11].
Авторы исследований отмечают, что при форсированном выдохе при закрытой голосовой щели происходит внезапное повышение венозного кровяного давления вследствие повышения внутригрудного или внутрибрюшного давления. Вены головы и шеи не имеют клапанной системы, и поэтому повышенное внутригрудное или внутрибрюшное давление передается напрямую к сосудистой системе головы и шеи, что приводит к резкому повышению внутриглазного венозного давления и разрыву поверхностных капилляров сетчатки [2].
Патогенез синдрома Терсона (геморрагический окулоцеребральный синдром) до сих пор остается не до конца изученным и спорным. Многие авторы придерживаются мнения, что в основе данного синдрома лежит резкое повышение внутричерепного давления [12]. Заболевание может проявляться различными внутриглазными кровоизлияниями, возникающими вследствие субарахноидального, внутримозгового кровоизлияния или черепно-мозговой травмы. Встречается синдром Терсона у 15–20% больных с внутричерепным кровоизлиянием в любом возрасте [13].
Наличие преретинальной геморрагии может способствовать развитию эпиретинальной мембраны за счет воздействия лизированных форменных элементов крови на слои сетчатки. Поэтому раннее лечение преретинальных геморрагий сводит к минимуму их патологическое влияние на сетчатку, что способствует более высокому прогнозу относительно зрительных функций.
Тактика ведения пациентов зависит от локализации преретинального кровоизлияния, его объема и срока давности. Кровоизлияния размером менее 1 диаметра ДЗН, как правило, рассасываются самостоятельно. При массивных кровоизлияниях давностью менее трех недель распространённым методом лечения в настоящее время является YAG - лазерная гиалоидопунктура. При значительном и более длительно сохраняющемся преретинальном кровоизлиянии возможно проведение витрэктомии [14; 15].
Цель исследования. Представить клинические случаи пациентов с преретинальным кровоизлиянием, вызванным ретинопатией Вальсальвы и синдромом Терсона.
Материал и методы. Представлены клинические случаи трех пациентов с преретинальным кровоизлиянием, вызванным ретинопатией Вальсальвы и синдромом Терсона. Все пациенты наблюдались и получали лечение на базе Новосибирского филиала ФГАУ «НМИЦ «МНТК "Микрохирургия глаза" имени академика С.Н. Фёдорова» Минздрава России. Всем пациентам было проведено стандартное офтальмологическое обследование, включающее авторефрактометрию (автокераторефрактометр HUMPHRY, США), визометрию вдаль с максимальной корригированной остротой зрения (МКОЗ) (проектор зрения «EUCARIS TSCP – 700 TOPCON», Япония), измерение внутриглазного давления (ВГД) (бесконтактный пневмотонометр «TOPCON CT-1P», Япония), биомикроофтальмоскопию (щелевая лампа «Zeiss» (Германия) с бесконтактной линзой «Volk» (78Д)), ультразвуковое исследование (УЗ) глазных яблок (ультразвуковой диагностический прибор «Ellex Eye Cubed», Австрия), и дополнительно оптическую когерентную томографию (ОКТ) макулярной зоны (оптический когерентный томограф «RTVue-100» (Optovue, США)).
Результаты исследования и их обсуждение
Клинический случай 1.
Пациент К., мужчина, 32 года, обратился с жалобами на резкое безболезненное снижение зрения левого глаза (OS). Со слов пациента, соматически здоров. Из анамнеза известно, что снижение зрения произошло внезапно, около 2 дней назад, после сильного чихания. При осмотре максимально корригированная острота зрения (МКОЗ) OS составила 0,02. Передний отрезок OS без патологии. При исследовании глазного дна OS обращало на себя внимание преретинальное кровоизлияние, расположенное в макулярной области, размером 6 диаметров ДЗН (6 PD) с горизонтальным уровнем жидкости (рис. 1а). На основании клинических данных и анамнеза был поставлен диагноз ретинопатия Вальсальвы левого глаза. Учитывая выраженные размеры преретинального кровоизлияния и небольшой срок давности его возникновения, было принято решение о выполнении YAG-лазерной гиалоидопунктуры OS. В результате проведенного лечения в зоне лазерного воздействия получен ток крови в витреальную полость (рис. 1б).
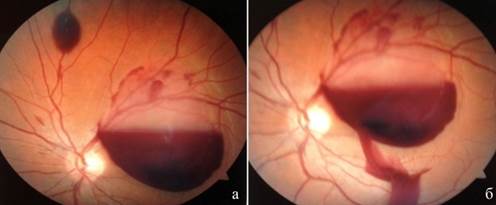
Рис. 1. Фоторегистрация глазного дна OS: а - до проведения YAG-лазерной гиалоидопунктуры (преретинальное кровоизлияние в макулярной области размером 6 PD с горизонтальным уровнем жидкости); б - после проведения AG-лазерной гиалоидопунктуры (ток гема в витреальную полость после проведенного лечения)
На контрольном осмотре через 1 месяц наблюдалась положительная динамика, пациент отметил улучшение зрения OS. МКОЗ OS составила 0,6. Однако при офтальмоскопии в макуле были выявлены признаки наличия эпиретинальной мембраны, в связи с чем пациенту была выполнена витрэктомия OS. На контрольном осмотре после хирургического лечения через 1 месяц МКОЗ OS составила 1,0.
Клинический случай 2.
Пациент Ч., мужчина, 30 лет, обратился с жалобами на резкое снижение зрения OS. Пациент отмечает, что снижение зрения произошло внезапно, около 4 дней назад, после приступа сильного кашля. Пациент отрицает наличие каких-либо травм органа зрения и хронические заболевания. При обращении МКОЗ OS – 0,02.
Биомикроскопия переднего отрезка ОS: оптические среды прозрачные, без патологических изменений. При офтальмоскопии OS в макулярной области визуализировалось преретинальное кровоизлияние размером 5,5 PD с горизонтальным уровнем жидкости. Также было проведено ультразвуковое исследование (УЗИ) OS, на котором регистрировался неровный контур оболочек в заднем полюсе. Пациенту был поставлен диагноз ретинопатия Вальсальвы левого глаза. Учитывая выраженные размеры преретинального кровоизлияния и небольшой срок давности его возникновения, было принято решение о выполнении YAG-лазерной гиалоидопунктуры OS, а также назначен курс рассасывающей терапии. На контрольном осмотре через 1 неделю наблюдалась положительная динамика, МКОЗ OS повысилась до 0,7. При осмотре в стекловидном теле определялась взвесь гема, что подтверждалось данными УЗИ OS (рис. 2а). При проведении офтальмоскопии по ходу верхне-височной сосудистой аркады визуализировались интраретинальные геморрагии, в макулярной области парафовеолярно в нижних отделах наблюдалась остаточная полоса преретинального кровоизлияния (рис. 2б). Пациенту рекомендовано продолжить курс рассасывающей терапии.
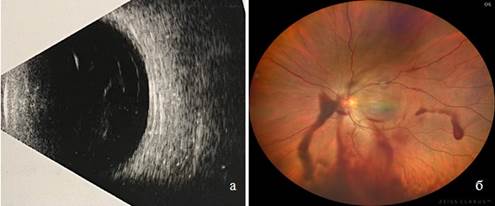
Рис. 2. Результаты исследований: а - УЗ-исследование OS (множественные тяжистые тени повышенной эхоплотности в нижних и средних отделах без тракции на сетчатку); б - фоторегистрация глазного дна OS на контрольном осмотре через 1 неделю после проведения YAG-лазерной гиалоидопунктуры (интраретинальные геморрагии по ходу верхне-височной сосудистой аркады, в нижних отделах парафовеолярно наблюдалась остаточная полоса преретинального кровоизлияния)
Клинический случай 3.
Пациентка Д., женщина, 19 лет, в мае 2023 г. обратилась по поводу внезапного безболезненного снижения зрения правого глаза, которое произошло 5 дней назад. Из анамнеза известно, что пациентка наблюдается в ФГБУ «Федеральный центр нейрохирургии» Минздрава России (г. Новосибирск) по поводу артерио-венозной мальформации правой височной доли, перенесенного паренхиматозно-вентрикулярного кровоизлияния от 10.04.2023 г. Интенсивные физические нагрузки накануне отрицает.
При обращении МКОЗ ОD составила 0,01. При биомикроскопии передний отрезок OD не изменен, оптические среды прозрачные. Патологических изменений OS выявлено не было. При осмотре глазного дна OD ДЗН отечен, со стушеванными границами, проминирует в стекловидное тело, соотношение а:в = 2:4, вены несколько расширены, извиты, в макулярной области визуализировалось преретинальное кровоизлияние 8,5 PD с горизонтальным уровнем жидкости. При проведении оптической когерентной томографии (ОКТ) макулярной зоны OD:задняя гиалоидная мембрана (ЗГМ) отслоена, нижележащие структуры экранированы преретинальным кровоизлиянием (рис. 3).

Рис. 3. Оптическая когерентная томография макулярной области OD (ЗГМ отслоена, нижележащие структуры экранированы преретинальным кровоизлиянием)
На МРТ головного мозга наблюдалась МР-картина артерио-венозной мальформации (Grade 3 по Spetzer-Martin) в структуре правой височной доли, без признаков кровоизлияния и перифокальной реакции. Вариант развития Виллизиева круга, неполная передняя трифуркация левой внутренней сонной артерии. На основании данных результатов обследования и анамнеза был поставлен диагноз синдром Терсона OD. Учитывая выраженные размеры преретинального кровоизлияния и небольшой срок давности его возникновения, было принято решение о выполнении YAG-лазерной гиалоидопунктуры OD.
На контрольном осмотре через 1 неделю пациентка отмечала улучшение МКОЗ OD до 0,2, в стекловидном теле визуализировалась мелкодисперсная взвесь гема. На глазном дне - уменьшение отека ДЗН, границы незначительно стушеваны, больше с височной стороны, в макулярной области разрешение преретинального кровоизлияния (рис. 4).
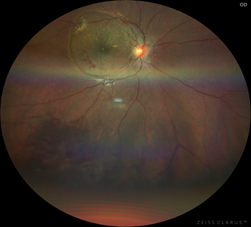
Рис. 4. Фоторегистрация глазного дна на контрольном осмотре через 1 неделю (уменьшение отека ДЗН, границы незначительно стушеваны, больше с височной стороны, в макулярной области разрешение преретинального кровоизлияния)
На контрольном осмотре через 1 месяц отмечалась резко положительная динамика, МКОЗ OD составила 0,7. Наблюдается рассасывание гемофтальма, положительная динамика по ДЗН. При офтальмоскопии - в макулярной области определяется стушеванность фовеолярного рефлекса, сероватая тонкая пленка (рис. 5а). По данным ОКТ макулярной зоны ОД – ЗГМ в макулярной области отслоена, в зоне лазерного воздействия визуализировалось отверстие в ЗГМ (рис. 5б). В настоящий момент пациентка находится под наблюдением.
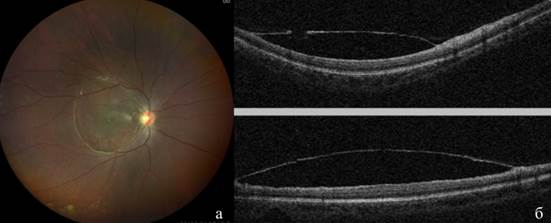
Рис. 5. Результаты исследований: а - фоторегистрация глазного дна OD (в макулярной области стушеванность фовеолярного рефлекса, сероватая тонкая пленка); б - оптическая когерентная томография макулярной области OD на контрольном осмотре через 1 месяц (ЗГМ в макулярной области отслоена, в зоне лазерного воздействия отверстие в ЗГМ)
Анализ данных научной литературы позволил констатировать, что консервативная терапия при лечении объемных преретинальных кровоизлияний (в том числе вызванных ретинопатией Вальсальвы и синдромом Терсона), является малоэффективной [2], а использование активной хирургической тактики в ранние сроки при рассматриваемых заболеваниях (YAG-лазерная гиалоидопунктура или витрэктомия) позволяет достичь хороших функциональных результатах, хотя оба метода не гарантируют отсутствие осложнений [2; 14; 15].
Безусловно, лазерное лечение менее травматично, чем витрэктомия, в связи с чем в представленных клинических случаях было принято решение использовать YAG-лазерную гиалоидопунктуру. Проведенное лечение во всех случаях оказалось достаточно эффективным, так как у пациентов отмечалась положительная динамика зрительных функций, возникшая в короткие сроки после проведенного лечения. Указанное позволяет рекомендовать использование данного метода лечения у пациентов с выраженными размерами преретинального кровоизлияния и небольшим сроком давности его возникновения.
Заключение
Постановка диагнозов ретинопатия Вальсальвы и синдром Терсона требует особого внимания к сбору анамнеза на предмет выявления состояний, связанных с повышением внутригрудного или внутрибрюшного давления, или с возможным перенесенным субарахноидальным или внутримозговым кровоизлиянием в прошлом. Размер и давность возникновения кровоизлияния являются наиболее важными факторами для выбора тактики лечения.
Анализ представленных клинических случаев показал, что своевременное выполнение лазерной гиалоидопунктуры является эффективным и безопасным методом лечения, с помощью которого можно получить высокие функциональные результаты в кратчайшие сроки, что позволяет рекомендовать использование данного метода лечения у пациентов с выраженными размерами преретинального кровоизлияния и небольшим сроком давности его возникновения на фоне ретинопатии Вальсальвы и синдрома Терсона.



